Définition
L’hyperphagie est un comportement alimentaire de surconsommation calorique par rapport aux besoins du corps.
L’hyperphagie prandiale correspond à une augmentation des apports caloriques durant les repas via l’augmentation des quantités alimentaires.
Elle peut-être favorisée par une tachyphagie (prise alimentaire trop rapide, cf fiche Tachyphagie) ou par un arrêt du repas au delà du rassasiement.
Mécanisme/ Physiopathologie
L’augmentation de la faim et/ou la diminution de la satiété (période qui sépare deux repas) peuvent être liées à une perturbation des systèmes de régulation du comportement alimentaire :
Les causes génétiques (déficience en leptine, mélanocortine, …) sont rares, comme les causes secondaires dues à une pathologie (traumatisme crânien, insulinome, craniopharyngiome, chirurgie cérébrale …).
Il existe aussi certaines substances ou médicaments qui augmentent l’appétit : antidépresseurs, anti-psychotiques, anti-épileptiques, gluco corticoïdes, œstrogènes, cannabis, … (1)
‘Il y a une hérédité indéniable dans l’obésité : 70 % des patients obèses ont un parent obèse. Si l’un des parents présente une obésité de grade 3 (IMC ≥ 40kg / m2), le risque d’obésité dans la descendance est multiplié par 5.’ (2)
Dès notre stade fœtal, certains facteurs, comme un retard de croissance intra-utérin ou un diabète gestationnel, influent sur le développement d’un syndrome métabolique futur : c’est l’épigénétique. (4)
Cette transmission familiale ne suffit donc pas à affirmer une simple transmission génétique mendélienne car les membres d’une même famille partagent non seulement des gènes, mais aussi un contexte socio-culturel, un type d’alimentation, et un style de vie (3).
L’étiologie la plus fréquente reste une dysrégulation du comportement alimentaire (les signaux alimentaires internes comme la faim et le rassasiement, ne sont plus respectés) :
Le rassasiement (acquisition de la satiété) correspond à l’effacement du signal de la faim suite à des signaux neuro-hormonaux et métaboliques, et détermine normalement le moment d’arrêt du repas.
Le signal de rassasiement peut être affecté par la durée du repas (tachyphagie) mais aussi par sa composition. Par exemple : le manque de fibres alimentaires entraine une digestion plus rapide ; les aliments à forte densité énergétique sont peu volumineux (lipides et boissons sucrées), favorisant la surconsommation par la dérégulation du rassasiement ; sauter un repas entraine souvent une hyperphagie secondaire.
La dimension psycho-émotionnelle influe fortement sur notre alimentation, et peut favoriser la négligence de nos signaux internes : la consommation d’aliments à forte charge affective, la gestion d’émotions via l’alimentation, le soulagement inconscient de tensions, le comblement d’un manque affectif, la peur de décevoir la personne qui sert le repas, des habitudes culturelles incitant à des grandes consommations alimentaires (par mimétisme, ou différence de portions entre Etats-Unis et Europe), la frustration induite par une restriction cognitive (restriction volontaire des quantités consommées ou de certains aliments), … (5)(6)(7)
En pratique
A/ Évaluation
Questions à poser directement au patient pour dépister l’hyperphagie prandiale :
-
-
- Avez vous l’impression de manger trop au cours des repas?
Jamais – Parfois – Souvent – Tout le temps
Si ‘Souvent’ ou ‘Tout le temps’ : Hyperphagie prandiale
- Avez vous l’impression de manger trop au cours des repas?
-
-
-
- Si vous ne preniez qu’un plat au cours d’un repas principal, quelle quantité prendriez-vous ?
Fiche « évaluation du volume des ingestas » ‘ entre A et E
Si réponse E, F ou au delà : Probable Hyperphagie prandiale
- Si vous ne preniez qu’un plat au cours d’un repas principal, quelle quantité prendriez-vous ?
-
-
-
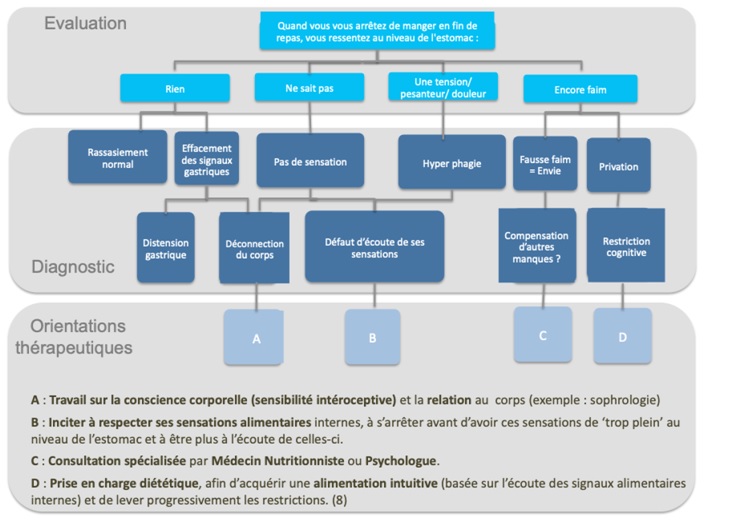
- A la fin du repas, lorsque vous vous arrêtez de manger, que ressentez-vous au niveau de l’estomac ?
Rien – Une tension, pesanteur, douleur – Encore faim – Ne sait pas
Cf Arbre d’aide au diagnostic de l’hyperphagie ci- dessous
- A la fin du repas, lorsque vous vous arrêtez de manger, que ressentez-vous au niveau de l’estomac ?
-
B/ Conseils généraux au patient
– Être à l’écoute de ses sensations alimentaires dans une approche bienveillante : laisser émerger la faim (si besoin en réduisant ses portions), pour ensuite identifier le rassasiement (qui est la disparition du signal de faim et non l’apparition d’un signal supplémentaire).
– Éviter de manger directement dans le plat.
– S’autoriser à ne pas terminer son assiette, permettant l’affranchissement d’une emprise culturelle parentale.
– Utiliser si besoin des plus petits contenants (plats, verres et assiettes), pour favoriser la diminution des apports sans frustrations.
C/ Approches thérapeutiques complémentaires
Pour renforcer l’écoute de ses sensations :
-
-
- Ressentis autour de l’alimentation (cf fiche) afin de reconnecter avec ses sensations internes
- Expérience de dégustation (cf fiche Dégustation et annexe) (permet la prise de conscience des dimensions symboliques de l’alimentation)
-
Soutenir l’écologie personnelle (cf Fiche écologie personnelle)
Expérience de jeun à proposer dans les situations suivantes si :
-
-
- La faim n’émerge pas : possible déconnexion des signaux internes
- Présence d’une faim anxiogène ou douloureuse
- Impossibilité de s’arrêter de manger au moment du rassasiement
- …
-
Lien : Fiches médecin
Bibliographie
-
- Sharma AM, Padwal R. Obesity is a sign – over-eating is a symptom: an aetiological framework for the assessment and management of obesity. Obes Rev [Internet]. 2010 May;11(5):362–70. Available from: http://doi.wiley.com/10.1111/j.1467-789X.2009.00689.x
- Faucher P, Poitou C. Physiopathologie de l’obésité. Rev Rhum Monogr [Internet]. 2016 Feb;83(1):6–12. Available from: https://linkinghub.elsevier.com/retrieve/pii/S1878622715000995
- Zhu Y, Olsen SF, Mendola P, Yeung EH, Vaag A, Bowers K, et al. Growth and obesity through the first 7 y of life in association with levels of maternal glycemia during pregnancy: a prospective cohort study. Am J Clin Nutr. 2016 Mar;103(3):794–800.
- Drummond EM, Gibney ER. Epigenetic regulation in obesity: Curr Opin Clin Nutr Metab Care [Internet]. 2013 Jun;1. Available from: http://content.wkhealth.com/linkback/openurl?sid=WKPTLP:landingpage&an=00075197-900000000-99618
- Bertin E, Benzerouk F, Gavlak B, Bernard D, Gagnayre R, Foucaut A-M. La relation au corps, un élément complexe et multiple à considérer dans l’obésité. Cah Nutr Diététique [Internet]. 2019 Jun 15; Available from: http://www.sciencedirect.com/science/article/pii/S0007996019300987
- Collège des Enseignants de Nutrition. Enseignement National de 1er cycle. 2010-2011 [Internet]. [cited 2019 Feb 11]. Available from: http://campus.cerimes.fr/nutrition/poly-nutrition1.pdf
- Cornil Y, Chandon P, Touati N. Plaisir épicurien, plaisir viscéral et préférence de tailles de portions alimentaires. Cah Nutr Diététique [Internet]. 2018 Apr;53(2):77–85. Available from: https://linkinghub.elsevier.com/retrieve/pii/S0007996018300051
- Lutter M, Nestler EJ. Homeostatic and Hedonic Signals Interact in the Regulation of Food Intake. J Nutr [Internet]. 2009 Mar 1 [cited 2019 Feb 11];139(3):629–32. Available from: https://academic.oup.com/jn/article/139/3/629/4670402


06.2019 Barrois M ; Bertin E ; CSO Champagne-Ardenne, service de Nutrition du CHU de Reims, Maison de la Nutrition